 |
АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомДругоеЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция
КТ АНАТОМИЯ ГРУДНОЙ КЛЕТКИ
Грудная клетка — это костно-мышечный каркас, в который заключены органы грудной полости.
При КТ можно различить (последовательно от легочной ткани):
— плевру;
— тонкий слой экстраплеврального жира;
— внутригрудную фасцию;
— ребра;
— грудину;
— грудной отдел позвоночника;
— лопатки;
— внутренние межреберные мышцы;
— межмышечные жировые прослойки и сосуды;
— наружные межреберные мышцы;
— поверхностные мышцы грудной клетки;
— подкожную жировую клетчатку;
— кожу.
Ребра (передние, наружные, задние отрезки) отображаются фрагментарно, так как они идут косо по отношению к плоскости сканирования, реберные хрящи видны в переднем отделе грудной клетки между грудиной и костной частью ребра, их рентгеновская плотность выше окружающих мышц.
Грудина изображается в поперечном сечении в переднем отделе грудной клетки, центрально расположена.
Лопатки визуализируются в задней верхней части грудной клетки.
Грудные позвонки располагаются в заднем отделе грудной клетки.
Мышцы разделяются жировыми прослойками, в которых визуализируются сосуды и мелкие лимфатические узлы.
Плевра. При КТ разграничить висцеральную и париетальную плевру при отсутствии патологии невозможно. Отличить плевру от расположенных рядом мышц можно только при наличии экстраплеврального жира. Для оценки состояния плевры используются мягкотканное, плевральное окна.
Диафрагма. Начинается кзади от поясничных позвонков (справа — L3, слева — L2) в виде двух ножек, от связки между позвоночником и нижними ребрами и прикрепляется к ребрам (латерально и сзади), грудине (спереди). Правый купол диафрагмы выше левого. Ножки диафрагмы окружены жировой клетчаткой и на этом фоне отчетливо видны при КТ в виде двух дугообразных линейных структур перед поясничными позвонками. Между диафрагмой и грудной стенкой выделяют реберно-диафрагмальные синусы: передний, задний (самый глубокий) и наружный. Между перикардом и диафрагмой различают кардио-диафрагмальный угол (синус).
Трахея. Вход в грудную клетку расположен на границе шеи и грудной клетки. Ниже этого уровня располагается внутригрудной отдел трахеи, соприкасается с правым легким на расстоянии 1-3 см от надгрудинной связки. Безымянная артерия видна на КТ справа, затем в передней трети трахеи, где она делится на правую подключичную и сонную артерии. Правая внутренняя яремная вена и подключичные вены соединяются с правой плечеголовной веной латеральнее безымянной артерии. Левая сонная артерия располагается в средней или нижней трети грудной стенки слева. Левая подключичная артерия изначально расположена позади трахеи, затем направляется к первому ребру слева.
Пищевод при входе в грудную клетку расположен позади трахеи или немного левее срединной линии, на уровне TIII на задней стенке трахеи имеется небольшое вдавление от пищевода. Мышцы, остатки вилочковой железы, сосуды, рукоятка грудины расположены кпереди от трахеи.
Верхушки легких видны на КТ с момента, когда трахея входит в грудную клетку. Форма нормальной внутригрудной части трахеи на КТ очень вариабельна у различных людей и на разных уровнях. Обычно она либо круглая, либо овальная. Также она может быть в форме подковы или квадратная. У детей трахея круглая или почти круглая. Диаметр трахеи в норме 15—18 мм, и у взрослых не превышает 22 мм. Трахеальная стенка обычно видна на КТ как тонкая линия на фоне низкоконтрастного медиастинального жира, контрастируясь от прилежащей легочной паренхимы и сосудов. Кальцификация трахеальных хрящей заметна на КТ у лиц старше 40 лет.
Верхняя полая вена идет спереди и справа от трахеи; на входе в грудную клетку латеральнее трахеи располагается правая плечеголовная вена. У15% лиц ретротрахеальное пространство имеет небольшие размеры, и трахея прилежит к позвоночнику. Из-за этого пищевод располагается слева от трахеи. Ниже уровня крупных сосудов дуга аорты видна в вертикальном положении на 10—20 мм кпереди и левее трахеи. На КТ прослеживается небольшое смещение трахеи при соприкосновении с аортой. Ниже входа в грудную клетку только сосудистые структуры граничат с правой стенкой аорты.
Бронхи Бифуркация трахеи располагается на уровне Tv, что соответствует на передней грудной стенке уровню 1—11 ребер. Главные бронхи почти под прямым углом расходятся к воротам легких.
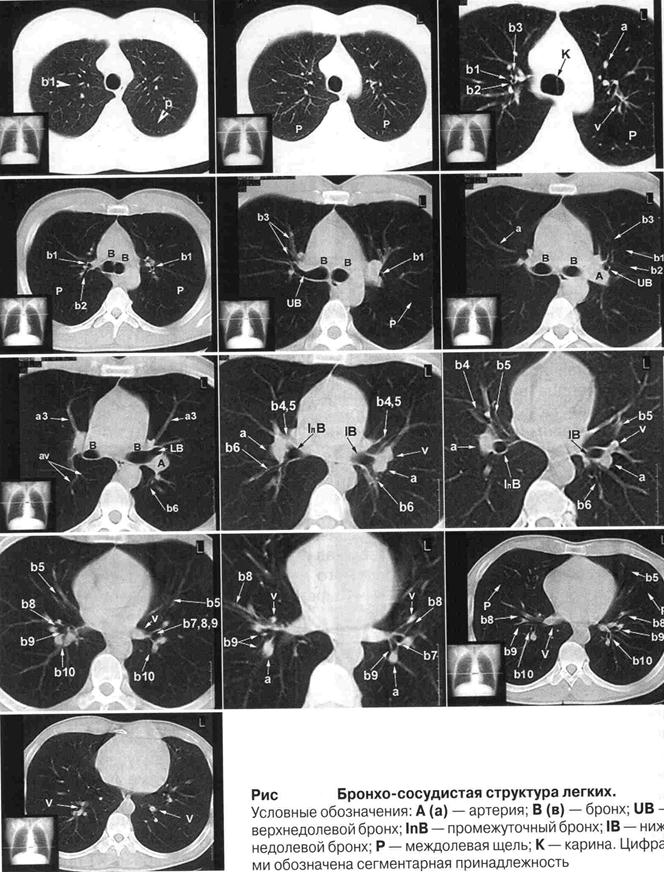
Возможность визуализации бронхов на КТ зависит от их размеров, расположения по отношению к плоскости сканирования и условий сканирования. В поперечном сечении они визуализируются как кольцевидные образования с тонкими стенками и воздухом внутри, в продольном — как две параллельные линии с полоской воздуха между ними. В продольном сечении чаще изображаются верхнедолевой, среднедолевой и бронхи 2—6-го сегментов, в поперечном сечении — нижнедолевой, промежуточный и другие сегментарные бронхи (рис.).
Правый главный бронх — короткий, шире левого главного, расположен более вертикально, поэтому при КТ получают его сечения, являющиеся непосредственным продолжением трахеи. Через него дугообразно перебрасывается безымянная вена, направляясь к верхней полой вене. Длина правого главного бронха — до 22 мм, ширина — до 15 мм. Проксимальная его часть видна на уровне бифуркации, дистальная — ниже на 1 см и латеральнее (вместе с его верхнедолевым, задним и передним сегментарными бронхами) на одном или двух срезах. Делится на правый верхнедолевой и промежуточный бронхи.
Верхнедолевой бронх отходит от боковой поверхности главного бронха несколько ниже бифуркации трахеи и идет латеральнее. Передний и задний сегментарные бронхи верхней доли часто видны как долевые бронхи. Они расположены почти горизонтально и идут в передне- и заднелатеральном направлении. Передний сегментарный бронх имеет более горизонтальное расположение, чем задний сегментарный и поэтому прослеживается на всем протяжении.
Промежуточный бронх начинается на 10 мм ниже отхождения верхнего долевого бронха, виден всегда. В 75% изображений он выглядит как кольцо, ограниченное легочной тканью.
Среднедолевой бронх берет начало от переднелатеральной поверхности промежуточного бронха на 25 мм ниже отхождения верхнедолевого бронха. Длина от 10 до 15 мм, диаметр 7 мм, направление передненижнелатеральное (вентральное) до разделения на медиальный (Б5) и латеральный (Б4) сегментарные бронхи. В 60% случаях сегментарные бронхи равны по размеру.
Латеральный сегментарный (Б4) бронх расположен более горизонтально и длиннее медиального бронха. Сегментарные бронхи средней доли на КТ представлены очень бедно и при толщине среза 10 мм практически не видны.
Бронх верхнего сегмента (Б6) правой нижней доли длиной до 10 мм, направлен строго кзади, располагается приблизительно в горизонтальной плоскости, уровень отхождения его соответствует уровню отхождения среднедолевого бронха, или на 10 мм каудальнее, но из-за анатомо-физиологических особенностей может быть на 10 мм краниальнее среднедолевого бронха, часто в сопровождении ветви легочной артерии на его латеральной стороне. Короткий правый нижнедолевой ствол переходит в верхнесегментарный бронх (Б6) и визуализируется на одном срезе. Правая легочная артерия лежит латерально по отношению к базальному стволу, а правая нижняя легочная вена сзади. Легочная паренхима правой нижней доли лежит впереди базального ствола.
Базальные сементарные бронхи появляются на 10 мм дистальнее среднедолевого бронха, отходят под острым углом и имеют косое направление, калибр их небольшой, редко все дифференцируются на КТ.
Внутренний базальный бронх (Б7) — мелкий, диаметром 5 мм, длиной до 20 мм, направление его вертикальное и кпереди, параллельно контуру сердца.
Передний базальный бронх (Б8) также направлен вертикально и кпереди, диаметром 5 мм.
Наружный базальный бронх (Б9) — самая крупная бронхиальная ветвь, является продолжением основного ствола, диаметр около 10 мм.
Нижняя легочная вена идет от латеральных отделов к медиальным позади базальных сегментарных бронхов и, естественно, визуализируется на КТ. Во многих случаях сегментарные легочные артерии, которые сопровождают сегментарные бронхи, могут раздваиваться или иметь больше ветвей. Легочные артерии расположены ближе к периферии, в местах соединения легких с бронхами.
Левый главный бронх длиннее и уже правого, дугообразной формы, так как над ним лежит дуга аорты. Длина левого главного бронха — до 50 мм, ширина — до 13 мм. Проксимальная часть сразу после отделения от трахеи направлена медиально к левой легочной артерии, кпереди от нисходящего отдела аорты и позади левой верхней легочной вены. Дистальнее левый главный бронх и левый верхнедолевой бронх визуализируются на двух уровнях (20 и 40 мм) после окончания визуализации трахеи. Несколько выше этих участков задняя стенка левого верхнедолевого бронха может определяться совместно с нисходящим отделом легочной артерии. В 90% случаев левое легкое располагается медиально по отношению к нисходящему отделу легочной артерии и латерально к нисходящему отделу аорты. Этот участок легкого касается задней стенки дистального отдела левого главного бронха и проксимального отдела левого верхнедолевого бронха, формируя «левую ретробронхиальную борозду», видимую на КТ.
Левый верхнедолевой бронх в 75% случаев визуализируется в краниальном направлении. Это ствол для переднего (БЗ) и верхушечно-заднего (Б 1+2) бронхов. В 25% случаев левый верхнедолевой бронх делится на три ветви: передний, верхушечно-задний и язычковый бронхи. Возможность визуализации сегментарных бронхов слева, как и справа зависит исключительно от диаметра и угла наклона бронхов к горизонтальной плоскости.
Передний сегментарный бронх (БЗ) левой верхней доли направлен кпереди и несколько латерально.
Верхушечно-задний бронх (Б 1 +2) виден в 10—20 мм над левым верхнедолевым бронхом на уровне проксимального отдела левого главного бронха.
Язычковый бронх визуализируется на КТ в 80% случаях, тогда как остальные бронхи только в 40%. Он отходит вместе с верхнедолевым, направляется кпереди и вниз, а также кнаружи за счет выбухания левого желудочка.
Нижнедолевой бронх четко прослеживается, располагается кпереди и медиальнее нижнедолевой легочной артерии.
Верхушечный бронх (Б6) визуализируется на 10—15 мм ниже уровня бифуркации левого главного бронха, еще ниже сегментарные ветви базальных бронхов. Внутренний и передний базальный бронхи часто отходят общим стволом.
В корне правого легкого на КТ визуализируются следующие структуры:
На уровне бронха верхней доли (спереди назад):
— верхняя легочная вена;
— верхняя правая легочная артерия (диаметр 20 мм) или ее сегментарные ветви;
— верхнедолевой бронх;
— ниже — нижняя правая легочная артерия (15—18 мм);
— промежуточный бронх;
— легочная связка с заложенными в ней легочными венами. Корень левого легкого включает:
— левая легочная артерия (диаметр 25 мм) над левым главным бронхом и верхнедолевым бронхом;
— верхняя левая легочная вена кпереди от артерии и бронха (впадает в левое предсердие на уровне чуть ниже левого главного бронха);
— устье Б1—2, отходит бронх переднего сегмента;
— нижняя легочная артерия располагается кзади и кнаружи от нижнедолевого бронха (ди-аметр 15—18 мм);
— кпереди и кнаружи видны артерия и бронх язычковых сегментов;
— на 5—10 мм ниже бифуркации левого главного бронха отходят артерия и бронх 6-го сегмента;
— кнаружи от нижнедолевых артерии и бронха (между перикардом и бронхом) — легочная связка, в которой проходит левая нижняя легочная вена.
Правая легочная артерия направляется во фронтальной плоскости позади восходящей аорты и верхней полой вены, пересекает правый главный бронх и, изгибаясь книзу, входит в ворота легких. Делится на верхнюю и нижние ветви, ветвь к верхней доле правого легкого отдает, не доходя до ворот легкого.
Верхняя группа правой легочной артерии (передний ствол) расположен кпереди от правого главного бронха. Из артериальных ветвей верхней доли правого легкого наиболее отчетливо видна ветвь переднего сегмента, которая идет в горизонтальной плоскости по внутренней стенке переднего сегментарного бронха кпереди. Передняя и задняя ветви верхней группы легочной артерии расположены медиально по отношению к одноименным бронхам. Нижняя группа правой легочной артерии (внутридолевая артерия) располагается кпереди и латерально к промежуточному бронху. Первая ветвь состоит из 1—3 восходящих ветвей, начинающихся с переднелатеральной поверхности и кровоснабжающих задний сегмент правой верхней доли. Следующие ветви сопровождают верхушечный сегментарный бронх правой нижней доли, идут в заднем направлении от корня, среднедолевая ветвь правой легочной артерии отходит чуть ниже и латерально от среднедолевого бронха и быстро делится на наружно- и внутрисегментарные ветви. Базальные ветви нижней группы правой легочной артерии сопро-вождают базальные сегментарные бронхи так же вариабельно.
Венозная система легких отличается по топографии от артериальной. Легочные вены хорошо визуализируются на томограммах на уровне TVIII и ниже. Вены каждого легкого соединяются в два крупных ствола (верхнюю и нижнюю легочные вены) и впадают в левое предсердие.
Венозное кровообращение в корне правого легкого представлено верхними и нижними легочными венами. Венозные стволы верхних отделов обоих легких сложно дифференцировать из-за их вертикального расположения, внутри корней они могут симулировать увеличенные лимфатические узлы. Верхняя легочная вена лежит кнаружи от переднего сегментарного и может визуализироваться на томограммах как округлое мягкотканное образование диаметром до 5 мм. У большинства людей задняя ветвь легочной вены расположена латеральнее верхнедолевого бронха и направлена к углу между передним и задним сегментарными бронхами (Б2 и БЗ). Она формирует верхнюю легочную вену при входе в средостение и соединении с передней ветвью легочной вены. Среднедолевое утолщение верхней легочной вены направлено прямо к средней доле и идет медиальнее среднедолевого бронха, затем входит в средостение и соединяется с верхней легочной веной. Правая нижняя легочная вена идет из нижней доли. Это единственная сосудистая структура, которая проходит позади бронхиального дерева справа на уровне базального сегментарного бронха.
Левая легочная артерия направляется от общего ствола вверх, влево и кзади, перекидываясь через левый главный бронх, кпереди от которого лежит верхняя легочная вена, не делится на верхние и нижние группы артерий. Четыре из восьми верхнедолевых артериальных ветвей начинаются с верхней и латеральной поверхностей основного ствола левой легочной артерии. Наиболее часто встречающиеся верхнесегментарная артериальная ветвь направлена медиально к заднесегментарному бронху и передняя ветвь — медиально к передне-сегментарному бронху. Задняя субсегментарная ветвь — непостоянная находка. Левая легочная артерия идет вдоль левого главного бронха и резко сворачивает вниз как нисходящая левая легочная артерия. Задняя ветвь, идущая к верхнему сегменту левой нижней доли и передняя ветвь прилежащая к язычковому бронху верхней доли — первые являются основными артериальными ветвями нисходящего отдела левой легочной артерии по направлению к нижнедолевому бронху. Ветви легочной артерии из язычкового и верхнего сегментов сопровождают одноименные бронхи. Нисходящая ветвь левой легочной артерии переплетается с бронхами базальных сегментов и кровоснабжает нижнюю долю левого легкого.
Левые легочные вены такие же, как и справа. Левая легочная вена располагается кпереди от легочной артерии, а на нижележащем срезе — кпереди от левого главного бронха.
Верхняя легочная вена имеет заднюю и передневерхнюю ветви и входит в средостение кпереди левого главного бронха. Средняя ветвь легочной вены, соединяющаяся с верхней легочной веной обычно идет от язычкового сегмента левой верхней доли и входит в средостение каудальнее верхней легочной вены. Нижняя легочная вена — заднекорневая структура и, так же как и справа, проходит позади базального бронха.
Легкие
На КТ легкие отображаются как поля низкой плотности, расположены в грудной полости, граничат снаружи с грудной стенкой, изнутри со средостением и снизу с диафрагмой. При анализе изображения в легочном и медиастенальном окнах можно различить сосуды, бронхи, междолевые плевральные листки и собственно легочную ткань. Плотность неизмененной легочной ткани - 850 НU (от —700 до —900). Плотностные показатели равномерно увеличиваются сверху вниз примерно на 20 HU через каждые 100 мм, за счет сдавления альвеол и увеличения объема циркулирующей крови в нижерасположенных отделах.
Легкие имеют два типа кровоснабжения — легочное и бронхиальное из малого и большого кругов кровообращения. Ветви легочной артерии и бронхов располагаются параллельно друг другу и имеют одинаковый диаметр только в области корней легких. В субплевральных областях видны только сосуды. Крупные сосуды отображаются в виде округлых или овальных образований с четкими контурами.
Легочные вены располагаются в соединительнотканных перегородках между дольками и сегментами, вне связи с бронхиальным деревом.
Бронхиальные артерии отходят от аорты, располагаются в стенке бронха, не визуализируются на поперечных срезах. Легочный рисунок образован сосудами и элементами соединительнотканной стромы.
С помощью КТ можно визуализировать доли легких в каждом легком. Тем не менее междолевые щели не видны на срезе толщиной 10 мм, вследствие их наклонного расположения. Их локализа-ция может быть определена по косвенным признакам, в пространствах шириной 20— 30 мм отсутствуют крупные сосуды. Они идут из задневерхнего в передненижнем направлении (большие щели) и из заднего в переднем направлении (малые щели).
Горизонтальная междолевая щель в правом легком располагается на урове Tv почти в аксиальной плоскости, имеет вид полусферы, чуть ниже верхнедолевого бронха она изображается как бессосудистая зона, занимающая передние две трети легочного поля. Также можно ориентироваться на анатомические структуры, хорошо и постоянно видимые на томограммах: рукоятка грудины, бифуркация трахеи, угол лопатка. Кроме того обзорная томограмма позволяет более точно установить положение аксиального среза по отношению к позвоночнику и ребрам и косвенно разделить легкие на доли.
Расположение отдельных сегментов можно определить по направлению сосудов и бронхов в доле.
Каждый сегмент основанием обращен к грудной стенке или диафрагме, а вершиной к корню. Границы сегментов не видны на КТ.
Верхушечный сегмент (С1) правого легкого прилежит к плевре, в виде неправильного конуса суживается к корню, располагается в центральномедиальных отделах срезов верхней доли.
Задний сегмент (С2) правого легкого основанием направлен кнаружи и кзади, граничит со II—IV ребрами, вершиной повернут к верхнедолевому левому бронху.
Передний сегмент (СЗ) правого легкого широким основанием прилежит к передней грудной стенке между хрящами I и IV ребер, к восходящей аорте, правому предсердию и верхней полой вене.
Нижняя граница правой верхней доли проходит через уровень бифуркации по ходу четвертого межреберья.
Верхушечнозадний сегмент (С 1+2) левого легкого по форме и топографии соответствует С1 и С2 правого легкого, основание его соприкасается с задними участкам и III—IV ребер, медиально прилежит к дуге аорты и подключичной артерии.
Передний сегмент (СЗ) левого легкого занимает область, ограниченную I—IV ребрами и средостением, соприкасается с легочным стволом.
Сегменты средней доли правого легкого и язычковые сегменты верхней доли левого легкого располагаются относительно симметрично и соприкасаются с сердцем.
Медиальный сегмент (С5) правого легкого и нижний язычковый сегмент левого легкого (С5) проникают между сердцем и передней стенкой в реберно-диафрагмальный синус, справа прилежит к диафрагме, а слева ее не достигает. Латеральный сегмент (С4) правого легкого и верхний язычковый сегмент левого (С4) легкого имеют треугольную форму. С4 справа вершиной направлен к правой ветви легочной артерии, слева к сечению левого главного бронха, основанием прилежат к ребрам по переднеподмышечной поверхности грудной стенки.
Нижняя граница средней доли направлена косо вниз и кпереди от четвертого межреберья по средней аксилярной линии к восьмому межреберью по парастернальной линии. Слева междолевая граница условно располагается между уровнем головки V ребра по паравертебральной линии и передним отрезком VIII ребра по среднеключичной линии.
Верхушечный сегмент (С6) нижних долей легких определяется на уровне 10—15 мм выше бифуркации трахеи паравертебрально и вдоль задних отделов ребер. Этот сегмент занимает по мере снижения уровня срезов все большее пространство до уровня шестого-седьмого грудных позвонков, где, как правило, составляет около половины объема доли.
Медиальный базальный (сердечный) (С7) сегмент преимущественно выражен справа, расположен в нижних отделах легких в зоне между задней границей сердца и позвоночником, слева может объединяться с передним базальным сегментом, из-за отхождения Б7 и Б8 совместным стволом.
Передний базальный сегмент (С8) располагается позади внутренних сегментов средней доли, конусообразно расширяется книзу, основание его находится на диафрагмальной поверхности нижней доли, а боковая поверхность прилежит к грудной стенке в подмышечной области между VII и IX ребрами. Слева сегмент отделен от язычковых сегментов вырезкой и визуализируются крайне редко. Следует отметить, что визуализация большого числа бронхиол говорит о наличии в них патологического процесса.
Вторичная легочная долька. Интерпретация легочного рисунка, полученного при КТ, базируется на возможности дифференцированного анализа структурных элементов легочной дольки.
Анатомические элементы вторичной легочной дольки и их изменения при патологических процессах можно оценивать только по данным высокоразрешающей КТ.
Вторичная легочная долька имеет полигональную форму, размер ее — 10—25 мм.
Структурные элементы легочной дольки:
— междольковая перегородка;
— корень;
— паренхима.
Междольковая перегородка — это интерстициальная строма, исходящая из висцеральной плевры, внутри которой проходят междольковые вены и периферическая лимфатическая сеть. Наибольшую толщину (до 1 мм) имеют междольковые перегородки, расположенные в субплевральных отделах легких. При ориентации дольки перпендикулярно плоскости среза, перегородки могут визуализироваться в норме. В остальных случаях в норме междольковые перегородки не видны. Дифференциация полигональных структур является признаком патологического процесса, поражающего периферические лимфатические сосуды и междольковые вены.
Корень дольки, расположенный в центральной части вторичной дольки, включает в себя:
внутридольковую артерию, бронхиолу, сосуды глубокой лимфатической сети, окруженные футляром аксиального легочного интерстиция (периваскулярное и перибронхиальное интерстициальное пространство). При перпендикулярной ориентации корень виден как округлая структура в центре дольки, при продольной — линейная структура. Диаметр внутридольковой артерии и бронхиолы 1 мм, терминального бронха — 0,7 мм, респираторной бронхиолы — 0,3 мм. При КТ удается визуализировать только артерию, неизмененные бронхиолы не видны, поскольку толщина их стенки находится ниже порога разрешающей способности рентгеновского компьютерного томографа. На поперечных срезах в центре дольки обычно дифференцируются линейные, У-образные или точечные структуры, представляющие собой внутридольковые артерии, наименьшие из них расположены не ближе 1 мм к висцеральной плевре. Ортоградное сечение артериолы симмулирует очаг.
Паренхима дольки расположена между корнем и междольковыми перегородками. Она представляет собой ацинусы, разделенные септальным интерстицием, что создает необходимые условия для визуализации анатомической структурной организации легочной дольки. Плотность легочной паренхимы выше плотности воздуха. Анализ состояния паренхимы нужно проводить в легочном окне, поскольку при более значительной ширине окна эти различия могут нивелироваться.
Ацинус — часть легочной паренхимы, окружающая респираторную бронхиолу. Его размеры — 6—10 мм. Количество ацинусов в дольке обычно не превышает 10. Внутриацинарные сосуды имеют диаметр 0,5 мм и могут быть выявлены на КТ.
Легочный интерстиций (периферический, центральный, септальный)
Центральный интерстиций образован соединительнотканными волокнами, окружающими сосуды и бронхи. Он непосредственно связан с корнем легкого и средостением. Интерстиций является морфофункциональной структурой, идущей от корня легкого до мельчайших генераций артерий и бронхов в ацинусах. Плотные эластичные волокна образуют футляры для крупных артерий, бронхов, лимфатических сосудов, нервных волокон. С уменьшением калибра сосудов эластические волокна замещаются на коллагеновые, толщина легочного каркаса уменьшается и совсем исчезает на уровне капилляров.
Периферический интерстиций является непосредственным продолжением соединительнотканных волокон висцеральной плевры, он распространяется в легочною ткань и образует междольковые перегородки. В них располагаются вены и лимфатические сосуды, отводящие лимфу к висцеральной плевре.
Септальный интерстиций образует перегородки между отдельными ацинусами внутри вторичных долек. Между волокнами септального интерстиция располагаются вены и лимфатические сосуды, при помощи которых септальный интерстиций объединяет все интерстициальные структуры легкого в единую систему на уровне вторичной дольки.
Основные КТ срезы грудной клетки:
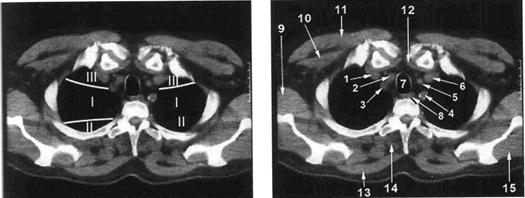
А Б
Рис. Уровень головок ключиц. А - сегменты лёгких. Б -1- правая плечеголовная вена; 2 – правая общая сонная артерия; 3 – правая подключичная артерия; 4- левая подключичная артерия; 5, 6 - левая общая сонная артерия и вена; 7 - трахея; 8 - пищевод; 9 – широчайшая мышца спины; 10 – малая грудная мышца; 11 – большая грудная мышца; 12 – задняя грудинно-ключичная связка; 13 – трапециевидная мышца; 14 – мышца выпрямляющая спину; 15 – подостная мышца.
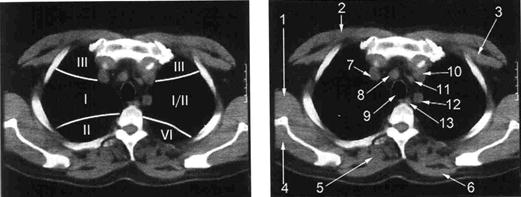
А Б
Рис. Уровень рукоятки грудины. А - сегменты лёгких. Б -1 - широчайшая мышца спины; 2 – большая грудная мышца; 3 – малая грудная мышца; 4 - подостная мышца; 5 – ромбовидная мышца; 6 - трапециевидная мышца; 7 – правая брахиоцефальная вена; 8 – плечеголовная артерия; 9 - трахея; 10 - левая подключичная артерия; 11 – брахиоцефальная вена; 12 - левая общая сонная артерия; 13 - пищевод.
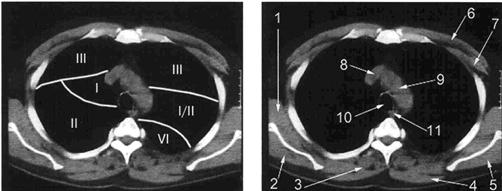
А Б
Рис. Уровень дуги аорты. А - сегменты лёгких. Б -1- подлопаточная мышца; 2,5 – подостные мышцы; 3 – мышца выпрямляющая спину; 4 - трапециевидная мышца; 6 - большая грудная мышца; 7 - малая грудная мышца; 8 – верхняя полая вена; 9 – дуга аорты; 10 - трахея; 11 - пищевод.
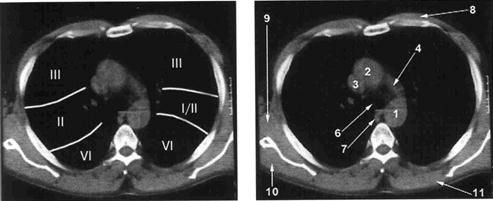
А Б
Рис. Уровень «аорто-лёгочного окна». А - сегменты лёгких. Б -1- нисходящая часть грудного отдела аорты; 2 – восходящая часть грудного отдела аорты; 3 – верхняя полая вена; 4 - дуга аорты; 6 - трахея; 7 - пищевод; 8 - большая грудная мышца; 9 - большая круглая мышца; 10 - подостная мышца;11 - ромбовидная мышца.
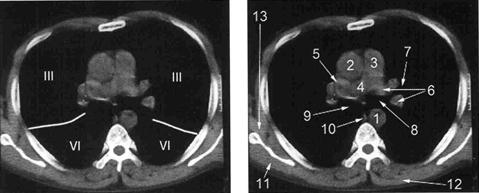
А Б
Рис. Уровень бифуркации трахеи. А - сегменты лёгких. Б -1- нисходящая часть грудного отдела аорты; 2 – восходящая часть грудного отдела аорты; 3 – ствол лёгочной артерии; 4 - правая лёгочная артерия; 5 - верхняя полая вена; 6 – дуга левой лёгочной артерии; 7 – левый главный бронх; 8 – левый главный бронх на уровне бифуркации трахеи; 9 - правый главный бронх на уровне бифуркации трахеи; 10 - пищевод; 11- подостная мышца; 12 - трапециевидная мышца; 13 - большая круглая мышца.
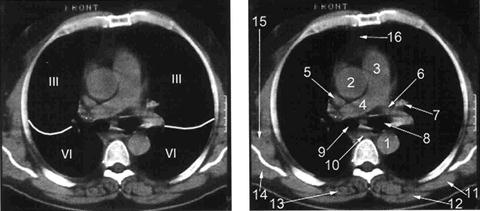
А Б
Рис. Уровень правой лёгочной артерии. А - сегменты лёгких. Б -1- нисходящая часть грудного отдела аорты; 2 – восходящая часть грудного отдела аорты; 3 – ствол лёгочной артерии; 4 - правая лёгочная артерия; 5 - верхняя полая вена; 6 – часть левой лёгочной артерии; 7 – левая верхняя лёгочная вена; 8 - левый главный бронх; 9 - правый главный бронх; 10 - пищевод; 11 - ромбовидная мышца; 12 - трапециевидная мышца; 13 - мышца выпрямляющая спину;14 - подостная мышца; 15 - подлопаточная мышца; 16 – жировая клетчатка.
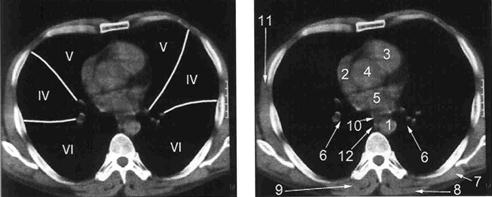
А Б
Рис. Уровень выходного отдела правого желудочка. А - сегменты лёгких. Б -1- нисходящая часть грудного отдела аорты; 2 – правое предсердие; 3 – правый желудочек; 4 – левый желудочек; 5 – левое предсердие; 6 – лёгочные артерии и вены; 7 - ромбовидная мышца; 8 - трапециевидная мышца; 9 - мышца выпрямляющая спину; 10 - пищевод; 11 – межрёберные мышцы; 12 – непарная вена.
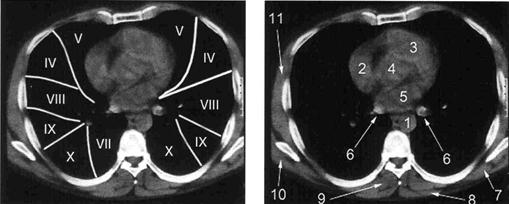
А Б
Рис. Уровень срединного сечения сердца. А - сегменты лёгких. Б - 1- нисходящая часть грудного отдела аорты; 2 – правое предсердие; 3 – правый желудочек; 4 – левый желудочек; 5 – левое предсердие; 6 – лёгочные вены; 7 - ромбовидная мышца; 8 - трапециевидная мышца; 9 - мышца выпрямляющая спину; 10 – широчайшая мышца спины; 11 – межрёберные мышцы.
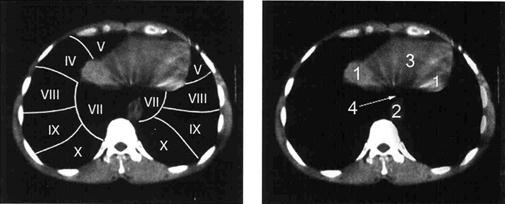
А Б
Рис. Уровень базальных отделов сердца. А - сегменты лёгких. Б -1- поперечные срезы куполов диафрагмы; 2 – нисходящая часть грудного отдела аорты; 3 – диафрагмальная поверхность сердца; 4- пищевод.
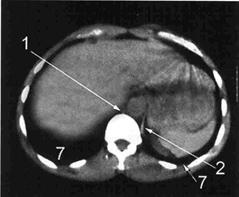
Рис. Уровень рёберно-диафрагмальных синусов. 1 - правая ножка диафрагмы; 2 – левая ножка диафрагмы; 7 - рёберно-диафрагмальные синусы.
Поиск по сайту: